ІНСТРУКЦІЯ
для медичного застосування лікарського засобу
МЕТИПРЕД
(METHYPRED)
Склад:
діюча речовина: 1 таблетка містить метилпреднізолону 4 мг або 16 мг;
допоміжні речовини: лактози моногідрат, крохмаль кукурудзяний, желатин, магнію стеарат, тальк.
Лікарська форма. Таблетки.
Основні фізико-хімічні властивості: білі або майже білі, круглі, пласкі таблетки зі скошеними краями і рискою.
Фармакотерапевтична група. Кортикостероїди для системного застосування.
Код АТХ Н02А В04.
Фармакологічні властивості.
Фармакодинаміка. Ефект метилпреднізолону, як і інших глюкокортикоїдів, реалізується через взаємодію зі стероїдними рецепторами в цитоплазмі. Cтероїдрецепторний комплекс транспортується в ядро клітини, з'єднується з ДНК і змінює транскрипцію генів для більшості білків. Глюкокортикоїди пригнічують синтез багатьох білків, різних ферментів, що спричиняють деструкцію суглобів (при ревматоїдному артриті), а також цитокінів, які відіграють важливу роль в імунних і запальних реакціях. Індукують синтез ліпокортину – ключового білка нейроендокринної взаємодії глюкокортикоїдів, що призводить до зменшення запальної та імунної відповіді.
Глюкокортикоїди, включаючи метилпреднізолон, пригнічують або перешкоджають розвитку тканинної відповіді на різноманітні теплові, механічні, хімічні, інфекційні та імунологічні агенти. Таким чином, глюкокортикоїди діють симптоматично, зменшуючи симптоми захворювання без впливу на причину. Протизапальний ефект метилпреднізолону як мінімум у п'ять разів перевищує ефективність гідрокортизону.
Ендокринні ефекти метилпреднізолону полягають у пригніченні секреції АКТГ, інгібуванні продукції ендогенного кортизолу, при тривалому застосуванні спричинюють часткову атрофію кори надниркових залоз. Разова доза 40 мг метилпреднізолону інгібує секрецію кортикотропіну близько 36 годин. Впливають на метаболізм кальцію, вітаміну D, вуглеводний, білковий і ліпідний обмін, тому у пацієнтів, які приймають метилпреднізолон, може спостерігатися збільшення рівня глюкози в крові, зменшення щільності кісткової тканини, м'язова атрофія і дисліпідемія. Глюкокортикоїди також підвищують кров'яний тиск, модулюють поведінку і настрій. Метилпреднізолон практично не має мінералокортикоїдної активності.
Фармакокінетика. Біодоступність перорального метилпреднізолону звичайно становить більше 80 %, але може бути знижуватись до 60 % у разі застосування великих доз.
При пероральному прийомі метилпреднізолону пік концентрації в сироватці крові спостерігається через 1–2 години.
На 77 % метилпреднізолон зв'язується з протеїнами плазми, зв'язок з транскортином незначний. Об'єм розподілу – 1–1,5 л/кг. Метилпреднізолон метаболізується до неактивних метаболітів. Середній кліренс становить 6,5 мл/кг/хв. Тривалість протизапального ефекту становить
18–36 годин. Приблизно 5 % препарату виводиться з організму із сечею. Метилпреднізолон проникає через плаценту і виділяється з грудним молоком. Метилпреднізолон виводиться при діалізі.
Клінічні характеристики.
Показання.
Ендокринні захворювання.
Первинна і вторинна недостатність кори надниркових залоз (при цьому препаратами першого ряду є гідрокортизон або кортизон; за необхідності синтетичні аналоги можна застосовувати у поєднанні з мінералокортикоїдами; одночасне застосування мінералокортикоїдів особливо важливе для лікування дітей).
Уроджена гіперплазія надниркових залоз.
Негнійний тиреоїдит.
Гіперкальціємія при онкологічних захворюваннях.
Неендокринні захворювання.
Ревматичні захворювання.
Як додаткова терапія для короткочасного застосування (для виведення хворого із гострого стану або при загостренні процесу) при таких захворюваннях:
· псоріатичний артрит;
· ревматоїдний артрит, включаючи ювенільний ревматоїдний артрит (в окремих випадках може бути потрібною підтримуюча терапія низькими дозами);
· анкілозуючий спондиліт;
· гострий і підгострий бурсит;
· гострий неспецифічний тендосиновіт;
· гострий подагричний артрит;
· посттравматичний остеоартроз;
· синовіт при остеоартрозі;
· епікондиліт.
Колагенози.
У період загострення або в окремих випадках як підтримуюча терапія при таких захворюваннях:
· системний червоний вовчак;
· системний дерматоміозит (поліміозит);
· гострий ревмокардит;
· ревматична поліміалгія при гігантоклітинному артеріїті.
Шкірні захворювання.
· Пухирчатка;
· бульозний герпетиформний дерматит;
· тяжка мультиформна еритема (синдром Стівенса-Джонсона);
· ексфоліативний дерматит;
· грибоподібний мікоз;
· тяжкий псоріаз;
· тяжкий себорейний дерматит.
Алергічні стани.
Для лікування нижчезазначених тяжких та алергічних станів у разі неефективності стандартного лікування:
· сезонний або цілорічний алергічний риніт;
· сироваткова хвороба;
· бронхіальна астма;
· медикаментозна алергія;
· контактний дерматит;
· атопічний дерматит.
Захворювання очей.
Тяжкі гострі і хронічні алергічні й запальні процеси з ураженням очей, такі як:
· алергічні крайові виразки рогівки;
· ураження очей, спричинене Herpes zoster;
· запалення переднього сегмента ока;
· дифузний задній увеїт та хоріоїдит;
· симпатична офтальмія;
· алергічний кон’юнктивіт;
· кератит;
· хоріоретиніт;
· неврит зорового нерва;
· ірит та іридоцикліт.
Захворювання органів дихання.
· Симптоматичний саркоїдоз;
· синдром Лефлера, який не піддається терапії іншими методами;
· бериліоз;
· фульмінантний або дисемінований легеневий туберкульоз (застосовується у комбінації з відповідною протитуберкульозною хіміотерапією);
· аспіраційний пневмоніт.
Гематологічні захворювання.
· Ідіопатична тромбоцитопенічна пурпура у дорослих;
· вторинна тромбоцитопенія у дорослих;
· набута (аутоімунна) гемолітична анемія;
· еритробластопенія (еритроцитарна анемія);
· уроджена (еритроїдна) гіпопластична анемія.
Онкологічні захворювання.
Як паліативна терапія при таких захворюваннях:
· лейкози і лімфоми у дорослих;
· гострий лейкоз у дітей.
Набряковий синдром.
Для індукції діурезу або лікування протеїнурії при нефротичному синдромі без уремії, ідіопатичного типу або спричиненої системним червоним вовчаком.
Захворювання травного тракту.
Для виведення хворого із критичного стану при таких захворюваннях:
· виразковий коліт;
· регіонарний ентерит (хвороба Крона).
Захворювання нервової системи.
· Розсіяний склероз у фазі загострення;
· набряк мозку, спричинений пухлиною мозку.
Захворювання інших органів і систем.
· Туберкульозний менінгіт з субарахноїдальним блоком або при загрозі розвитку блока, у поєднанні з відповідною протитуберкульозною хіміотерапією;
· трихінельоз з ураженням нервової системи або міокарда.
Трансплантація органів.
Протипоказання.
Туберкульоз та інші гострі або хронічні бактеріальні або вірусні інфекції при недостатній антибіотико- і хіміотерапії, системні грибкові інфекції.
Підвищена чутливість до метилпреднізолону або до допоміжних речовин.
Взаємодія з іншими лікарськими засобами та інші види взаємодій.
Метилпреднізолон є субстратом ферменту цитохрому P450 (CYP) і метаболізується переважно за участю ізоферменту CYP3A4. CYP3A4 є домінуючим ферментом найбільш поширеного підвиду CYP у печінці дорослих людей. Він каталізує 6-β-гідроксилювання стероїдів, який є ключовим етапом I фази метаболізму як для ендогенних, так і для синтетичних кортикостероїдів. Багато інших сполук також є субстратами CYP3A4, деякі з них (як і інші лікарські засоби) змінюють метаболізм глюкокортикоїдів, індукуючи (підсилюючи активність) чи інгібуючи ізофермент CYP3A4.
Інгібітори CYP3A4 – лікарські засоби, що інгібують активність CYP3A4, як правило, знижують печінковий кліренс і підвищують плазмові концентрації лікарських засобів-субстратів CYP3A4, таких як метилпреднізолон. У присутності інгібітора CYP3A4, можливо, буде необхідно титрувати дозу метилпреднізолону з метою уникнення стероїдної токсичності. До інгібіторів CYP3A4 відносяться: грейпфрутовий сік; макролідні антибіотики (тролеандоміцин).
Індуктори CYP3A4 – лікарські засоби, які стимулюють активність CYP3A4, як правило, підвищують печінковий кліренс, що призводить до зниження плазмових концентрацій лікарських засобів-субстратів CYP3A4. При одночасному застосуванні цих лікарських засобів може знадобитися збільшення дози метилпреднізолону для досягнення бажаного результату. До таких лікарських засобів відноситься антибіотик, протитуберкульозний
засіб – рифампін; протисудомні засоби – фенобарбітал, фентоїн.
Субстрати CYP3A4 – присутність іншого субстрату CYP3A4 може призводити до інгібування чи індукції печінкового кліренсу метилпреднізолону, при цьому необхідне відповідне коригування дози. Можливо, побічні реакції, пов’язані з застосуванням одного з таких лікарських засобів у якості монотерапії, будуть більш імовірними при їх одночасному застосуванні. До таких відносяться імунодепресанти: циклофосфамід, такролімус.
Індуктори і субстрати CYP3A4 – протисудомні засоби: карбомазепін.
Інгібітори і субстрати CYP3A4 – протиблювотні засоби: апрепітант, фосапрепітант; протигрибкові засоби: ітраконазол, кетаконазол; блокатори кальцієвих каналів: дилтіазем; контрацептивні засоби (для перорального застосування): етинілестрадіол/норетиндрон; макролідні антибіотики: кларитроміцин, еритроміцин;
Імунодепресанти – циклоспорин:
- при супутньому застосуванні циклоспорину з метилпреднізолоном може відбуватися взаємне інгібування метаболізму, внаслідок чого можуть збільшуватися плазмові концентрації одного з цих лікарських засобів або обох. У зв’язку з цим, можливо, що побічні явища, пов’язані з застосуванням одного з цих лікарських засобів в якості монотерапії, будуть більш ймовірними при їхньому одночасному застосуванні;
- повідомлялося про розвиток судом на фоні одночасного застосування метилпреднізолону і циклоспорину;
Противірусні препарати – інгібітори ВІЛ-протеази:
- інгібітори протеази, такі як індинавір і ритонавір, можуть призводити до збільшення концентрацій кортикостероїдів в плазмі крові;
- кортикостероїди можуть індукувати метаболізм інгібіторів ВІЛ-протеази, в результаті чого зменшуються їх концентрації в плазмі крові.
Антихолінестеразні засоби: у хворих на міастенію застосування глюкокортикоїдів і антихолінестеразних засобів може спричинювати м'язову слабкість.
Антикоагулянти (для перорального застосування). Вплив метилпреднізолону на пероральні коагулянти варіабельний, при одночасному застосуванні цих препаратів може розвинутися як посилений, так і послаблений ефект пероральних коагулянтів. Тому для отримання бажаного антикоагулянтного ефекту слід регулярно контролювати показники згортання крові.
Антихолінергічні засоби. Кортикостероїди можуть впливати на ефекти антихолінергічних засобів:
- повідомлялося про випадки гострої міопатії при супутньому застосуванні кортикостероїдів в високих дозах і антихолінергічних засобів, що блокують нервово-м’язову передачу (див. розділ «Особливості застосування»);
- повідомлялося про антагонізм до ефектів блокади нервово-м’язової передачі панкуронію і векуронію у пацієнтів, що застосовують кортикостероїди. Цю взаємодію можна очікувати для усіх конкурентних блокаторів нервово-м’язової передачі.
Саліцилати та інші нестероїдні протизапальні препарати: одночасне застосування саліцилатів, індометацину та інших нестероїдних протизапальних препаратів може збільшувати частоту шлунково-кишкових кровотеч та виразок. Метилпреднізолон може збільшувати кліренс ацетилсаліцилової кислоти при тривалому її застосуванні у високих дозах, що може призвести до зменшення рівня саліцилатів в сироватці крові або збільшити ризик інтоксикації саліцилатами при припиненні застосування метилпреднізолону. Ацетилсаліцилова кислота і нестероїдні протизапальні засоби у комбінації з кортикостероїдами слід застосовувати з обережністю при лікуванні хворих на гіпопротромбінемію.
Гіпоглікемічні препарати: метилпреднізолон частково пригнічує гіпоглікемічний ефект пероральних антидіабетичних препаратів та інсуліну.
Індуктори ферментів, наприклад барбітурати, фенітоїн, піримідон, карбамазепін і рифампіцин, збільшують системний кліренс метилпреднізолону, таким чином зменшуючи ефект метилпреднізолону практично в 2 рази.
Естрогени можуть потенціювати ефект метилпреднізолону, уповільнюючи його метаболізм. Естрогени зменшують деякі імуносупресивні ефекти метилпреднізолону.
Амфотерицин, діуретики та проносні засоби: метилпреднізолон може збільшувати виведення калію з організму у пацієнтів, які отримують одночасно ці препарати.
Також існує підвищений ризик розвитку гіпокаліємії у випадку застосування кортикостероїдів разом із ксантеном або β2 антагоністами.
Гіпокаліємічний ефект від застосування ацетазоламіду, петльових та тиозидних диуретиків, карбеноксолону підвищується.
Цитостатики та імунодепресанти: метилпреднізолон має адитивні імуносупресивні властивості, що може підвищувати терапевтичний ефект або ризик розвитку різних побічних реакцій при одночасному прийомі з іншими імунодепресантами. Тільки деякі з цих ефектів можна пояснити фармакокінетичними взаємодіями. Глюкокортикоїди поліпшують протиблювотну ефективність інших протиблювотних препаратів, які застосовують паралельно при терапії протираковими препаратами, що спричинюють блювання.
Кортикостероїди можуть підвищувати концентрацію такролімусу в плазмі при їх супутньому застосуванні, при їх відміні концентрація такролімусу в плазмі підвищується.
При одночасному застосуванні метилпреднізолону і циклоспорину були відмічені випадки виникнення судом. Оскільки одночасне введення цих препаратів спричиняє взаємне гальмування метаболізму, імовірно, що судоми та інші побічні ефекти, пов’язані із застосуванням кожного з цих препаратів як монотерапії, при їх сумісному застосуванні можуть виникати частіше. Сумісне застосування може призвести до збільшення концентрації інших препаратів у плазмі.
Імунізація: глюкокортикоїди можуть зменшувати ефективність імунізації і збільшувати ризик неврологічних ускладнень. Застосування терапевтичних (імуносупресивних) доз глюкокортикоїдів із живими вірусними вакцинами може збільшити ризик розвитку вірусних захворювань.
Фторхінолони: одночасне застосування може призвести до пошкодження сухожиль.
Інші: повідомлялося про два серйозні випадки гострої міопатії в пацієнтів літнього віку, що отримували доксакаріуму хлорид і метилпреднізолон у високих дозах.
При тривалій терапії глюкокортикоїди можуть зменшувати ефект соматотропіну.
Особливості застосування.
Метилпреднізолон, як і інші глюкокортикоїди, може призводити до загострення деяких основних захворювань.
Кортикостероїди слід застосовувати з обережністю і під лікарським контролем хворим на артеріальну гіпертензію, із застійною серцевою недостатністю, психічними розладами, хворим на цукровий діабет, панкреатит, із захворюваннями шлунково-кишкового тракту (пептична виразка, місцевий ілеїт, виразковий коліт (або інші запальні захворювання кишкового тракту) або дивертикуліт зі збільшеним ризиком кровотечі і перфорації), хворим на остеопороз, глаукому. Пацієнти з порушеннями згортання крові повинні перебувати під ретельним наглядом лікаря. Також необхідно бути обережними при призначенні препарату пацієнтам, які недавно перенесли інфаркт міокарда, з епілепсією, недавніми анастомозами та нирковою недостатністю.
При застосуванні глюкокортикоїдів утруднена діагностика латентного періоду гіперпаратироїдизму, а також ускладнень з боку шлунково-кишкового тракту, оскільки зменшується больовий синдром.
Метипред може потенціювати ульцерогенну дію саліцилатів та інших нестероїдних протизапальних препаратів.
При одночасному застосуванні метилпреднізолону і антикоагулянтів підвищується ризик шлункового виразкування і кровотечі. Глюкокортикоїди також можуть зменшувати дію антикоагулянтів. Таким чином, режим дозування антикоагулянтів повинен обов'язково супроводжуватися контролем протромбінового часу, а саме міжнародного нормалізованого індексу (МНІ).
Імуносупресивні ефекти/Підвищена сприйнятливість до інфекцій
Кортикостероїди можуть підвищувати сприйнятливість до інфекцій; вони можуть маскувати деякі симптоми інфекцій; крім того, на фоні кортикостероїдної терапії можуть розвиватися нові інфекції. При застосуванні кортикостероїдів може знижуватися резистентність до інфекцій та може спостерігатися нездатність організму локалізувати інфекцію. Інфекції, викликані будь-яким збудником, у тому числі вірусами, бактеріями, грибками, найпростішими чи гельмінтами, будь-якої локалізації в організмі, можуть бути пов’язані із застосуванням кортикостероїдів у якості монотерапії або в комбінації з іншими імунодепресантами, що впливають на клітинний імунітет, гуморальний імунітет або функцію нейтрофілів. Ці інфекції можуть бути легкими, але можуть бути і тяжкими, а в деяких випадках – летальними. При збільшенні дози кортикостероїдів частота розвитку інфекційних ускладнень збільшується.
Пацієнти, які приймають лікарські засоби, що пригнічують імунну систему, більш сприйнятливі до інфекцій, ніж здорові люди. Вітряна віспа і кір, наприклад, можуть мати більш серйозні або навіть летальні наслідки у неімунізованих дітей або дорослих, які приймають кортикостероїди.
Крім того, кортикостероїди слід з великою обережністю застосовувати пацієнтам із підтвердженими або підозрюваними паразитарними інфекціями, наприклад, у випадку стронгілоїдозу (зараження вугрицями). У таких хворих імуносупресія, індукована кортикостероїдами, може призвести до стронгілоїдозної гіперінфекції і дисемінації із поширеною міграцією личинок, що нерідко супроводжується тяжким ентероколітом і потенційно летальною септицемією, викликаною грамнегативними мікроорганізмами.
Не існує єдиної думки щодо ролі кортикостероїдів у терапії пацієнтів із септичним шоком. У ранніх дослідженнях повідомлялося як про позитивні, так і про негативні наслідки застосування кортикостероїдів у цій клінічній ситуації. Результати досліджень, що проводилися пізніше, свідчили про те, що кортикостероїди в якості додаткової терапії мали сприятливий вплив у пацієнтів із септичним шоком, в яких відзначалася недостатність надниркових залоз. Однак систематичне застосування цих препаратів пацієнтам із септичним шоком не рекомендується. За результатами систематичного огляду даних досліджень після призначення коротких курсів високих доз кортикостероїдів таким пацієнтам був зроблений висновок про відсутність доказових даних на користь такого застосування цих препаратів. Однак за даними метааналізу та одного огляду даних досліджень було показано, що більш тривалі (5-11 днів) курси лікування кортикостероїдами у низьких дозах можуть обумовлювати зменшення летальності, особливо у пацієнтів із септичним шоком, залежним від вазопресорної терапії.
Застосування живих або живих ослаблених вакцин пацієнтам, які отримують кортикостероїди в імуносупресивних дозах, протипоказане. Пацієнтам, які отримують кортикостероїди в імуносупресивних дозах, можна проводити вакцинацію, застосовуючи вбиті чи інактивовані вакцини, однак їхня відповідь на такі вакцини може бути ослабленою. Зазначені процедури імунізації можна проводити пацієнтам, які отримують кортикостероїди не в імуносупресивних дозах.
Застосування кортикостероїдів при активному туберкульозі має обмежуватися випадками фульмінантного або дисемінованого туберкульозу, у цих випадках кортикостероїди застосовують у поєднанні з відповідною протитуберкульозною хіміотерапією. Якщо кортикостероїди показані пацієнтам з латентним туберкульозом або з віражем туберкулінових проб, то лікування слід проводити під ретельним наглядом лікаря, оскільки можливе загострення захворювання. Під час тривалої кортикостероїдної терапії таким пацієнтам необхідно призначати хіміопрофілактичні препарати.
Існує ризик рецидиву туберкульозу та виникнення ускладнень при вітряній віспі та оперізувальному герпесі.
Повідомлялося про випадки саркоми Капоші у пацієнтів, які отримували терапію кортикостероїдами. У таких випадках припинення терапії кортикостероїдами може призвести до клінічної ремісії.
Кров та лімфатична система
Аспірин і нестероїдні протизапальні засоби у комбінації з кортикостероїдами слід застосовувати з обережністю.
Імунна система
Можуть розвинутись алергічні реакції (наприклад ангіоневротичний набряк).
Ендокринна система
Кортикостероїди, що застосовуються протягом тривалого періоду часу у фармакологічних дозах, можуть призводити до пригнічення гіпоталамо-гіпофізарно-надниркової системи (вторинна адренокортикальна недостатність). Ступінь і тривалість адренокортикальної недостатності варіюють у різних пацієнтів і залежать від дози, частоти, часу застосування, а також тривалості терапії глюкокортикоїдами. Цей ефект може бути мінімізованим при застосуванні альтернуючої терапії.
При раптовій відміні глюкокортикоїдів може розвиватися гостра недостатність надниркових залоз, що може призвести до летального наслідку.
Надниркова недостатність, спричинена застосуванням препарату, може бути мінімізована шляхом поступового зниження дози. Цей тип відносної недостатності може утримуватися протягом кількох місяців після відміни терапії; отже якщо у цей період виникнуть стресові ситуації, то гормональну терапію необхідно відновити. Оскільки може бути порушена секреція мінералокортикоїдів, одночасно слід вводити електроліти і/або мінералокортикоїди.
Оскільки глюкокортикостероїди можуть викликати чи посилювати синдром Кушинга, пацієнтам із хворобою Кушинга слід уникати їх застосування.
Відзначається більш виражений вплив кортикостероїдів на хворих із гіпотиреоїдизмом.
Метаболізм та харчування
Кортикостероїди, включаючи метилпреднізолон, можуть збільшувати вміст глюкози у крові, погіршувати стан пацієнтів з наявним цукровим діабетом та обумовлювати схильність до цукрового діабету у пацієнтів, які застосовують кортикостероїди довгостроково.
Психічні розлади
При застосуванні кортикостероїдів можливі різноманітні психічні розлади: від ейфорії, безсоння, змін настрою, зміни особистості до тяжкої депресії із вираженням психотичних маніфестацій. Крім того, на тлі прийому кортикостероїдів може посилюватися вже існуюча емоційна нестабільність і схильність до психотичних реакцій.
При застосуванні системних кортикостероїдів можуть розвиватися потенційно тяжкі психічні розлади (див. розділ «Побічні реакції»). Симптоми зазвичай виникають протягом кількох днів чи тижнів з часу початку терапії. Більшість реакцій зникають після зменшення дози чи відміни препарату, хоча може бути необхідним призначити спеціальне лікування. Відзначалися реакції з боку психіки при відміні кортикостероїдів; їхня частота невідома. Пацієнтам/особам, які за ними доглядають, слід рекомендувати звертатися до лікаря, якщо у пацієнта розвиваються будь-які розлади з боку психіки, особливо якщо є підозри на те, що він/вона знаходиться у депресивному настрої чи у нього виникли суїцидальні думки. Пацієнти/особи, які за ними доглядають, повинні проявляти пильність щодо можливих психічних розладів, які можуть виникнути під час застосування або одразу після поступового зниження дози чи відміни системних стероїдів.
Якщо пацієнт, який отримує стероїдну терапію, зазнає впливу незвичайного стресового фактора, то слід збільшити дозу швидкодіючих стероїдів до, під час і після стресової ситуації.
Розлади з боку нервової системи
Пацієнтам із судомами, а також із міастенією гравіс слід застосовувати кортикостероїди з обережністю.
Органи зору
При ураженні очей, спричиненому вірусом простого герпесу, кортикостероїди слід застосовувати з обережністю, оскільки при цьому можлива перфорація рогівки.
При тривалому застосуванні кортикостероїдів може розвинутися задня субкапсулярна катаракта і ядерна катаракта (особливо у дітей), екзофтальм чи підвищення внутрішньоочного тиску, що може призвести до глаукоми з можливим ураженням зорового нерва. У пацієнтів, які застосовують глюкокортикоїди, зростає ймовірність розвитку вторинних інфекцій ока, спричинених грибами і вірусами.
Розлади з боку серця
Пацієнтам із застійною серцевою недостатністю системні кортикостероїди слід застосовувати з обережністю і лише у разі крайньої необхідності.
Розлади з боку судин
Пацієнтам з артеріальною гіпертензією кортикостероїди слід застосовувати з обережністю.
Шлунково-кишковий тракт
Не існує єдиної думки з приводу того, що саме кортикостероїди спричиняють розвиток пептичної виразки шлунка у ході терапії. Однак глюкокортикоїдна терапія може маскувати симптоми пептичної виразки, тому можливе виникнення перфорації або кровотечі без вираженого больового синдрому.
Кортикостероїди слід призначати з обережністю при неспецифічному виразковому коліті, якщо є ризик перфорації, утворення абсцесу або іншої гнійної інфекції; при дивертикуліті; у разі нещодавно накладених кишкових анастомозів; при активній або латентній пептичній виразці.
Гепатобіліарна система
Відзначається посилення ефектів кортикостероїдів у пацієнтів з цирозом печінки.
Розлади з боку опорно-рухового апарату
Повідомлялося про випадки гострої міопатії при застосуванні кортикостероїдів у високих дозах, що найчастіше зустрічалися у пацієнтів з розладами нейром’язової передачі (наприклад, міастенією гравіс) або у пацієнтів, які отримують супутню терапію антихолінергічними засобами, такими як засоби, що блокують нервово-м’язову передачу (наприклад, панкуроній). Ця гостра міопатія – генералізована, може вражати м’язи очей та дихальні м’язи і призводити до квадрипарезу. Може спостерігатися підвищення рівня креатинкінази. Для покращання клінічного стану або одужання після припинення застосування кортикостероїдів може знадобитися від кількох тижнів до кількох років.
Остеопороз є поширеним (але рідко діагностованим) побічним ефектом, асоційованим із тривалим застосуванням високих доз глюкокортикоїдів.
Під час тривалої терапії Метипредом необхідно розглядати питання про призначення біфосфонатів хворим на остеопороз або за наявності факторів ризику його розвитку. Ризик розвитку остеопорозу можна мінімізувати шляхом регулювання дози прийому Метипреду, знижуючи її до найнижчого терапевтичного рівня.
Одночасне застосування фторхінолонів та глюкокортикоїдів збільшує ризик пошкодження сухожиль.
Нирки та сечовидільна система
Кортикостероїди слід застосовувати з обережністю пацієнтам із нирковою недостатністю.
Результати досліджень
При застосуванні гідрокортизону або кортизону в середніх і високих дозах можливі підвищення артеріального тиску, затримка солей і води, збільшення екскреції калію. Ці ефекти спостерігають рідше при застосуванні синтетичних похідних цих препаратів, окрім випадків, коли застосовуються високі дози. Рекомендується призначення дієти з обмеженням споживання солі і прийом калієвих харчових добавок. Усі кортикостероїди підвищують екскрецію кальцію.
Травми, отруєння і ускладнення процедур
Системні кортикостероїди не слід застосовувати у високих дозах при лікуванні пацієнтів із травматичними ураженнями головного мозку.
Інші
Препарат містить лактози моногідрат, тому пацієнтам із рідкісною спадковою непереносимістю галактози, лактазною недостатністю Лаппа або мальабсорбцією глюкози-галактози не слід застосовувати цей лікарський засіб.
Оскільки виникнення ускладнень при лікуванні глюкокортикоїдами залежать від величини дози препарату і тривалості терапії, у кожному випадку слід проводити ретельну оцінку співвідношення користі від застосування препарату і потенційного ризику при визначенні як дози і тривалості лікування, так і вибору режиму застосування – щоденного чи переривчастим курсом.
При проведенні лікування кортикостероїдами слід призначати найнижчу дозу, що забезпечує достатній терапевтичний ефект, і коли стає можливим зниження дози, то це зниження слід проводити поступово.
Канцерогенна, мутагенна дія і вплив на репродуктивні функції
Не виявлено канцерогенної і мутагенної дії препарату, а також його несприятливого впливу на репродуктивні функції.
При тривалому прийомі у дітей можливо уповільнення росту, тому необхідно обмежуватися застосуванням мінімальних доз за визначеними показаннями протягом найкоротшого часу.
Лікування пацієнтів літнього віку слід проводити з обережністю, оскільки літні люди більш сприйнятливі до побічних ефектів, що можуть виникати при прийомі глюкокортикоїдів, наприклад виразка шлунка, остеопороз, атрофія шкіри.
Застосування у період вагітності або годування груддю.
Результати досліджень на тваринах продемонстрували, що введення самкам кортикостероїдів у високих дозах може призводити до виникнення вад розвитку плода. Незважаючи на результати досліджень у тварин, при застосуванні цього лікарського засобу під час вагітності можливість спричинення шкоди для плода є малоймовірною. Досліджень впливу кортикостероїдів на репродуктивну функцію людини не проводилося. Оскільки немає належних доказових даних з безпечності кортикостероїдів при їх застосуванні у вагітних жінок, ці препарати при вагітності слід призначати лише за нагальної необхідності.
Деякі кортикостероїди легко проникають через плацентарний бар'єр. В одному ретроспективному дослідженні у матерів, що приймали кортикостероїди, відмічалося збільшення частоти випадків низької ваги новонароджених. Хоча недостатність надниркових залоз у новонароджених, які зазнавали дії кортикостероїдів внутрішньоутробно, відмічається рідко, новонароджені від матерів, які отримували досить високі дози кортикостероїдів під час вагітності, повинні знаходитися під ретельним наглядом, для можливості своєчасного виявлення ознак недостатності надниркових залоз.
Вплив кортикостероїдів на перебіг і наслідки пологів невідомий.
При призначенні кортикостероїдів вагітним і жінкам, які годують груддю, або жінкам, які планують завагітніти, слід ретельно оцінити співвідношення користі від застосування препарату у матері і потенційного ризику для плода.
Кортикостероїди виділяються у грудне молоко. Кортикостероїди, що виділяються в грудне молоко, можуть пригнічувати ріст і впливати на ендогенну продукцію глюкокортикоїдів у немовлят, що знаходяться на грудному вигодуванні. Оскільки належні дослідження з вивчення впливу кортикостероїдів на репродуктивну функцію людей не проводилися, цей лікарський засіб у матерів, що годують груддю, слід застосовувати лише в тих випадках, коли користь від застосування препарату перевищує потенційний ризик для немовляти.
Здатність впливати на швидкість реакції при керуванні автотранспортом або іншими механізмами.
Зазвичай препарат не впливає на швидкість реакції при керуванні автотранспортом або іншими механізмами, але існує ризик виникнення порушень настрою, що може впливати на здатність керувати автотранспортом чи працювати з іншими механізмами.
Вплив кортикостероїдів на швидкість реакції при керуванні автотранспортом або іншими механізмами не був систематично оцінений. Після лікування кортикостероїдами можливе виникнення таких побічних реакцій, як запаморочення, вертиго, порушення з боку органів зору, втома. У цьому випадку пацієнтам не слід керувати автотранспортом або іншими механізмами.
Спосіб застосування та дози.
Початкова доза препарату Метипред для дорослих може становити від 4 мг до 48 мг метилпреднізолону на добу, залежно від характеру захворювання. При менш тяжких захворюваннях звичайно бувають достатніми і більш низькі дози, хоча окремим хворим можуть бути потрібні і вищі стартові дози. Високі дози можна застосовувати при таких захворюваннях і станах, як розсіяний склероз (200 мг/добу), набряк мозку (200-1000 мг/добу) і трансплантація органів (до 7 мг/кг/добу).
Якщо внаслідок терапії досягнуто задовільного ефекту, слід підібрати хворому індивідуальну підтримуючу дозу шляхом поступового зменшення початкової дози через певні проміжки часу доти, доки не буде знайдено найнижчу дозу, яка дає змогу підтримувати досягнутий клінічний ефект. Слід пам’ятати, що необхідний постійний контроль режиму дозування препарату. Можуть виникнути ситуації, за яких потрібно коригувати дозу; до них належать зміни клінічного стану, зумовлені настанням ремісії або загостренням захворювання, індивідуальна реакція хворого на препарат, а також вплив на хворого стресових ситуацій, прямо не пов’язаних з основним захворюванням, на яке спрямована терапія; в останньому випадку може виникнути необхідність збільшити дозу препарату на певний період часу, що залежить від стану хворого. Потрібна доза може варіювати і повинна підбиратись індивідуально, залежно від характеру захворювання і реакції хворого на терапію.
Слід наголосити, що дозування препарату повинно бути індивідуальним і ґрунтуватися на оцінці перебігу захворювання і клінічного ефекту.
Відміну препарату не можна проводити раптово, це слід робити поступово.
Альтернуюча терапія
Альтернуюча терапія – це такий режим дозування кортикостероїдів, за якого подвоєна добова доза кортикостероїду призначається через день, уранці. Метою такого виду терапії є досягнення у хворого, що потребує тривалої терапії, максимального клінічного ефекту і при цьому доведення до мінімуму деяких небажаних ефектів, таких як пригнічення гіпофізарно-наднирковозалозної осі, синдром Кушинга, синдром відміни кортикостероїдів і пригнічення росту у дітей.
Діти.
Препарат застосовують у педіатричній практиці.
Слід ретельно стежити за особливостями розвитку і росту дітей, у т.ч. немовлят, при застосуванні тривалої терапії кортикостероїдами.
У дітей, які отримують глюкокортикоїди щоденно протягом тривалого часу по декілька разів на добу, може відмічатися затримка росту. Тому такий режим дозування слід використовувати тільки за найбільш нагальними показаннями. Застосування альтернуючої терапії, як правило, дає змогу уникнути цього побічного ефекту або звести його до мінімуму (див. розділ «Спосіб застосування та дози»).
Передозування.
Передозування метилпреднізолону не супроводжується гострою інтоксикацією. При хронічній інтоксикації, яка виявляється супресією надниркових залоз, необхідно поступово зменшити дозу. При передозуванні рекомендується промивання шлунка і прийом активованого вугілля.
Метилпреднізолон виводиться при діалізі. Антидоту для метилпреднізолону не існує.
Побічні реакції.
При прийомі метилпреднізолону розвиваються такі ж побічні реакції, як і при прийомі інших глюкокортикоїдів. Тривалість терапії і дозування впливають на виникнення побічних реакцій. При довготривалій терапії побічні реакції виникають часто, при короткій тривалості курсу лікування – рідко.
Метилпреднізолон може спричинити затримку рідини та солей.
Оскільки метилпреднізолон у високих дозах призводить до недостатності і атрофіі кори надниркових залоз протягом тривалого періоду, у стресових умовах (наприклад операції або інфекції) може розвиватися артеріальна гіпотензія, гіпоглікемія і навіть летальний наслідок, якщо не збільшується доза стероїдів, щоб пристосуватися до стресових умов.
Раптова відміна довготривалої терапії стероїдами може спричинити синдром відміни. Інтенсивність симптомів залежить від ступеня атрофії кори надниркових залоз. У легких випадках можуть з'являтися такі симптоми: головний біль, нудота, біль у животі, запаморочення, відсутність апетиту, перепади настрою, адинамія і гарячка. У тяжких випадках можуть спостерігатися психічні розлади і підвищення внутрішньочерепного тиску. Повідомлялося про летальні випадки після різкої відміни глюкокортикоїдної терапії. У пацієнтів з ревматичними хворобами може розвиватися псевдоревматизм при відміні терапії.
У поодиноких випадках повідомлялося про розвиток постстероїдного панікуліту при відміні терапії. Повідомлялося про появу твердих пекучих підшкірних вузликів червоного кольору, що з'являються приблизно через 2 тижні після відміни терапії і зникають спонтанно.
Метилпреднізолон може призвести до алергічних та анафілактичних реакцій.
Частота виникнення побічних реакцій має таку класифікацію: дуже часто (≥ 1/10);
часто (≥ 1/100, < 1/10); нечасто (≥ 1/1000, < 1/100); рідко (≥ 1/10000, < 1/1000);
дуже рідко (< 1/10000); частота невідома (не можна визначити за наявними даними).
Доброякісні, злоякісні та невизначені новоутворення (включаючи кісти та поліпи).
Рідко: синдром лізису пухлини.
Порушення з боку імунної системи.
Часто: підвищена чутливість до інфекцій, маскування симптомів інфекції.
Рідко: алергічні та анафілактичні реакції.
Анафілактоїдні реакції, можливе пригнічення реакцій при проведенні шкірних тестів.
Порушення з боку ендокринної системи.
Часто: інгібування ендогенної секреції АКТГ та кортизолу (при тривалому застосуванні), синдром Кушинга, погіршення або розвиток діабетичного стану.
Метаболітичний ацидоз, порушення толерантності до глюкози, підвищена потреба в інсуліні чи пероральних проти діабетичних засобах при цукровому діабеті, підвищенний апетит (що може призвести до збільшення маси тіла). Гіпопітуїтризм.
Порушення водно-електролітного балансу.
Часто: гіпокаліємія, затримка натрію.
Гіпокаліємічний алкалоз.
Психічні розлади.
Нечасто: порушення настрою, підвищення концентрації уваги, депресія, манія, психози, безсоння.
Стан ейфорії, марення, загострення шизофренії, психотична поведінка, афективний розлад (включаючи афективну лабільність, психологічну залежність, суїцідальні думки), зміни особистості, перепади настрою, сплутаність свідомості, патологічна поведінка, тривожність, дратівливість, амнезія, когнітивний розлад.
Порушення з боку нервової системи.
Рідко: деменція, підвищення внутрішньочерепного тиску (з набряком диску зорового нерва (доброякісна внутрішньочерепна гіпертензія)), епілептичні напади.
Судоми, невропатична артропатія, артралгія, міалгія.
Розлади з боку органів слуху та вестибулярного апарату.
Вертиго.
Порушення з боку органів зору.
Нечасто: збільшення внутрішньоочного тиску, глаукома, катаракта.
Екзофтальм, потоншення склери та рогівки.
Порушення з боку серцево-судинної системи.
Нечасто: артеріальна гіпертензія, тромбоз.
Застійна серцева недостатність (у пацієнтів зі схильністю до її розвитку), емболія, розрив міокарда в зоні перенесеного інфаркту міокарда.
Порушення з боку респіраторної системи, торакальні та медіастинальні розлади.
Рідко: гикавка.
Порушення з боку шлунково-кишкового тракту.
Рідко: виразка шлунка, панкреатит.
Пептична виразка (з можливою перфорацією і кровотечею), перфорація кишечника, шлункова кровотеча, виразковий езофагіт, здуття живота, езофагіт, біль у животі, діарея, диспепсія, нудота.
Порушення з боку гепатобіліарної системи.
Рідко: підвищення рівня печінкових ферментів.
Порушення з боку шкіри та підшкірної клітковини.
Часто: уповільнення регенерації, атрофія шкіри, поява гематом та атрофічних смужок шкіри (стрії), акне, гірсутизм, екхімоз, пурпура.
Рідко: алергічні дерматити, контактні дерматити, набряк Квінке.
Саркома Капоші, еритема, свербіж, кропив'янка, висипання, гіпергідроз, телеангіоектазія, петехії.
Порушення з боку скелетно-м'язової системи і сполучної тканини.
Часто: атрофія, міопатія, м'язова слабкість, остеопороз.
Рідко: асептичний остеонекроз, розрив сухожиль.
Патологічні переломи.
Ушкодження, отруєння та ускладнення після процедур.
Компресійний перелом хребта.
Інфекції та інвазії
Інфекції, опортуністичні інфекції, рецидив латентного туберкульозу.
Порушення функції репродуктивної системи і молочних залоз
Нерегулярні менструації.
Лабораторні дослідження.
Зниження толерантності до вуглеводів, підвищення рівня кальцію у сечі.
Загальні порушення.
Часто: уповільнення росту у дітей, набряк.
Підвищена втомлюваність, загальне нездужання, порушення одужання.
Синдром відміни включає наступні симптоми: блювання, млявість, болі у суглобах, десквамацію, міалгію, зниження маси тіла і/чи артеріальну гіпотензію, слабкість, летаргію, риніт, кон'юктивіт, болючі шкірні вузли із відчуттям свербежу. Вважається, що ці ефекти пов'язані з раптовою зміною концентрації глюкокортикоїдів, а не з низькими рівнями кортикостероїдів.
Під час кортикостероїдної терапії спостерігається підвищення загальної кількості лейкоцитів при зниженні кількості еозинофілів, моноцитів та лімфоцитів. Маса лімфоїдної тканини зменшується. Під час терапії метилпреднізолоном зростає ризик утворення ниркових каменів і можливе незначне збільшення рівнів лейкоцитів і еритроцитів у сечі.
Можливе підвищення згортання крові, розвиток гіперліпідемії та збільшення ризику атеросклерозу і васкуліту. Можливе погіршення якості сперми, аменорея.
Термін придатності. 5 років.
Умови зберігання. Зберігати при температурі не вище 25 °C. Зберігати в недоступному для дітей місці.
Упаковка.
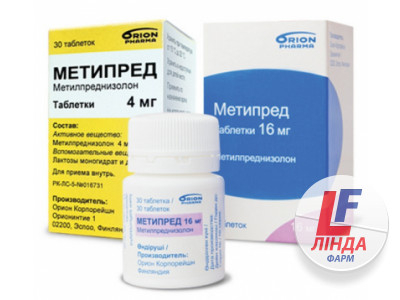
4 мг – по 30 або 100 таблеток у флаконі; по 1 флакону в картонній коробці.
16 мг – по 30 таблеток у флаконі; по 1 флакону в картонній коробці.
Категорія відпуску. За рецептом.
Виробник.
Оріон Корпорейшн/Orion Corporation.
Місцезнаходження виробника та його адреса місця провадження діяльності.
Оріонінтіе 1, 02200 Еспоо, Фінляндія/Orionintie 1, 02200 Espoo, Finland.
Виробник.
Товариство з обмеженою відповідальністю «Кусум Фарм»/Limited liability company «Kusum Pharm».
Місцезнаходження виробника та його адреса місця провадження діяльності.
Вул. Скрябіна, 54, 40020, м. Суми, Сумська область, Україна /54, Skryabina str., Sumy, 40020, Sumy region, Ukraine.